Czym są implanty zębów i dla kogo są przeznaczone
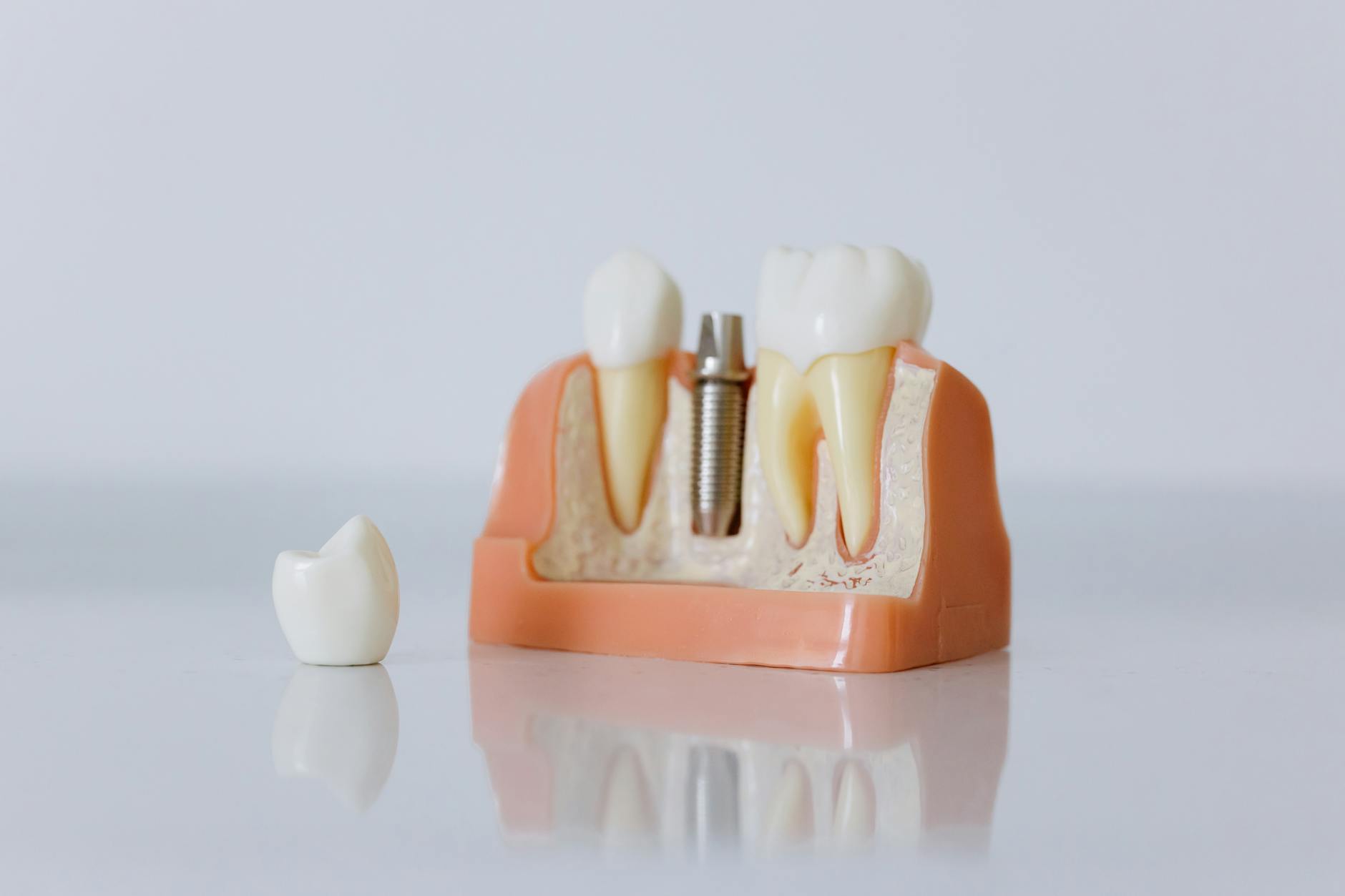
Budowa implantu zębowego w prostych słowach
Implant zęba to nie „sztuczny ząb”, tylko sztuczny korzeń, który lekarz wszczepia w kość szczęki lub żuchwy. Dopiero na tym sztucznym korzeniu opiera się widoczna w ustach część – korona protetyczna.
Typowy zestaw składa się z trzech elementów:
- implant (śruba tytanowa lub cyrkonowa) – zastępuje korzeń zęba, zrasta się z kością w procesie osteointegracji, niewidoczny w jamie ustnej,
- łącznik – element przejściowy, który łączy implant z koroną lub mostem,
- korona protetyczna – widoczna część zęba, dobrana kolorystycznie do pozostałego uzębienia.
Materiałem najczęściej jest tytan, dobrze tolerowany przez organizm. Coraz częściej stosuje się także implanty z tlenku cyrkonu, szczególnie w odcinku estetycznym, ale wymagają one bardzo precyzyjnego doboru wskazań.
Implant a most i proteza ruchoma – zasadnicze różnice
Implanty zębowe to tylko jedna z metod uzupełniania braków. Zanim rozpocznie się przygotowanie do implantów zębowych, lekarz powinien porównać inne możliwości.
| Rozwiązanie | Na czym polega | Główne plusy | Główne minusy |
|---|---|---|---|
| Implant z koroną | Śruba w kości + korona na łączniku | Nie szlifuje się sąsiednich zębów, stabilność, komfort podobny do naturalnego zęba | Wyższy koszt początkowy, konieczność zabiegu chirurgicznego |
| Most protetyczny | Korony połączone, oparte na oszlifowanych sąsiednich zębach | Szybsze wykonanie, brak chirurgii, niższy koszt niż implanty przy pojedynczym braku | Trzeba naruszyć często zdrowe zęby, obciążenie filarów, brak obciążenia kości w miejscu braku (zanik) |
| Proteza ruchoma | Wyjmowana konstrukcja oparta na śluzówce i/lub zębach | Niski koszt, możliwość odbudowy wielu braków naraz | Mniejszy komfort, ruchomość, konieczność wyjmowania, gorsze czucie żucia |
Implant imituje fizjologię naturalnego zęba najlepiej, bo przenosi siły żucia bezpośrednio na kość. Dzięki temu kość mniej zanika, a pacjent ma stabilne oparcie dla korony lub protezy.
Dla kogo implant jest szczególnie korzystny
Plan leczenia implantologicznego rozważa się przede wszystkim w następujących sytuacjach:
- pojedynczy brak zęba – np. utrata siekacza po urazie lub zęba trzonowego po złamaniu,
- kilka braków w jednym łuku – implanty mogą stanowić filary dla mostu, zastępując kilka sąsiednich zębów,
- rozległe braki lub bezzębie – kilka implantów podtrzymuje protezę stałą lub protezę overdenture (wyjmowaną, ale stabilizowaną na zatrzaskach).
Dla wielu osób z wieloletnimi brakami implanty to szansa na powrót do normalnego gryzienia, bez klejów do protez i wstydu przy mówieniu czy śmiechu.
Kiedy implant nie jest najlepszym wyborem
Istnieją sytuacje, w których implant nie powinien być traktowany jako „złoty standard”, przynajmniej na danym etapie życia pacjenta:
- nastolatkowie w fazie wzrostu – kości szczęki i żuchwy wciąż rosną, implant pozostaje w jednym miejscu i może „cofnąć się” względem sąsiednich zębów, powodując problemy estetyczne i zgryzowe,
- brak możliwości dbania o higienę – osoby, które nie są w stanie utrzymać podstawowej czystości wokół zębów i przyzębia, mają wysokie ryzyko powikłań wokół implantu,
- krótkie przewidywane przeżycie korony protetycznej – przy bardzo złym zgryzie, skrajnych parafunkcjach lub braku możliwości ich kontroli inne rozwiązania tymczasowe mogą być rozsądniejsze.
Czasem lepiej opóźnić implantację i najpierw wyleczyć przyzębie, ustabilizować choroby ogólne czy przeprowadzić terapię ortodontyczną.
Pierwsza konsultacja implantologiczna – jak się przygotować i czego oczekiwać
Jak wybrać gabinet i implantologa
Wybór miejsca leczenia ma bezpośredni wpływ na bezpieczeństwo i końcowy efekt. Kilka praktycznych kryteriów:
- doświadczenie lekarza – liczba lat pracy z implantami, ukończone szkolenia, portfolio przypadków dokumentowanych zdjęciami,
- dostęp do diagnostyki – możliwość wykonania tomografii komputerowej CBCT na miejscu lub stała współpraca z pracownią,
- kompleksowość opieki – obecność periodontologa, protetyka, ortodonty zwiększa szanse na przemyślany plan,
- przejrzysta komunikacja kosztów – jasny cennik, pisemny kosztorys, omówienie wariantów.
Warto poszukać nie tylko „dobrego implantologa”, ale zespołu, który potrafi poprowadzić całe przygotowanie do implantów zębowych, a nie tylko przeprowadzić sam zabieg.
Jakie informacje zabrać na pierwszą wizytę
Im więcej rzetelnych danych przekaże pacjent, tym bezpieczniejsza kwalifikacja do implantów zębowych. Na konsultację dobrze zabrać:
- aktualną listę przyjmowanych leków (także suplementów, preparatów ziołowych),
- rozpoznane choroby przewlekłe – cukrzyca, nadciśnienie, choroby serca, osteoporoza, choroby autoimmunologiczne, depresja itp.,
- wyniki istotnych badań z ostatnich miesięcy (krew, EKG, wypisy ze szpitala),
- informacje o alergiach i wcześniejszych reakcjach na znieczulenia, leki, metale,
- historię większych zabiegów w jamie ustnej – ekstrakcje, leczenie kanałowe, wcześniejsze nieudane próby implantacji.
Osoby po leczeniu onkologicznym powinny mieć także dokumentację radioterapii, chemioterapii i pisemne zalecenia onkologa.
Przebieg konsultacji – od wywiadu do wstępnego planu
Konsultacja implantologiczna zwykle obejmuje kilka etapów.
Najpierw szczegółowy wywiad ogólnomedyczny i stomatologiczny. Lekarz pyta o przebyte choroby, operacje, leki, nałogi, styl życia, dietę. W części stomatologicznej interesuje go historia utraty zębów, dotychczasowe leczenie, bóle, nadwrażliwości.
Następnie następuje badanie jamy ustnej: ocena szkliwa, wypełnień, przyzębia, ruchomości zębów, higieny, zgryzu i mięśni żucia. W ocenie zgryzu istotne są ścieranie powierzchni zębów, objawy bruksizmu, trzaski w stawach skroniowo-żuchwowych.
Kolejny krok to omówienie oczekiwań pacjenta. Lekarz powinien zapytać, na czym najbardziej zależy – stabilności przy gryzieniu, poprawie estetyki, uśmiechu, łatwości czyszczenia, ograniczeniu wizyt. Dla jednej osoby kluczowa będzie perfekcyjna linia dziąseł w strefie uśmiechu, dla innej – możliwość jedzenia twardych produktów.
Najczęstsze pytania pacjentów na konsultacji
Podczas rozmowy pojawiają się zwykle podobne wątpliwości:
- Czy to boli? – sam zabieg przeprowadza się w znieczuleniu miejscowym, ból odczuwany jest głównie po zabiegu i zwykle kontrolowany lekami przeciwbólowymi,
- Jak długo to trwa? – od kilku tygodni w bardzo prostych przypadkach do kilkunastu miesięcy przy rozbudowanych planach z regeneracją kości,
- Jak długo implant „wytrzyma”? – przy dobrej higienie, kontroli chorób ogólnych i regularnych wizytach kontrolnych implant może służyć wiele lat, ale nie ma gwarancji „do końca życia”,
- Ile to będzie kosztowało? – pełna wycena zależy od liczby implantów, koniecznych zabiegów dodatkowych (podniesienie dna zatoki, regeneracja kości, leczenie przyzębia) i rodzaju pracy protetycznej.
Dwa różne scenariusze pacjentów
Pacjent z jednym brakującym zębem po urazie, w pozostałym zakresie zdrowa jama ustna, dobra higiena, brak chorób ogólnych. U takiej osoby przygotowanie do implantów zębowych bywa krótkie – wystarcza diagnostyka obrazowa, podstawowe badania i zaplanowanie jednego zabiegu. Czas leczenia bywa stosunkowo krótki.
Osoba po wieloletnich zaniedbaniach, z licznymi ubytkami, stanami zapalnymi przyzębia, ruchomymi zębami, często także z cukrzycą czy paleniem papierosów. Kwalifikacja do implantów zębowych wymaga uporządkowania wielu problemów: leczenia zachowawczego, ekstrakcji zębów bez rokowania, stabilizacji cukrzycy, ograniczenia palenia. Plan leczenia implantologicznego rozciąga się często na wiele miesięcy i obejmuje kilka etapów zabiegowych.
Badania wstępne – diagnostyka ogólna przed założeniem implantów
Wywiad ogólnomedyczny – choroby i leki kluczowe dla implantu
Przed założeniem implantów lekarz musi zrozumieć ogólny stan zdrowia pacjenta. Nie chodzi tylko o aktualne samopoczucie, lecz także o schorzenia przewlekłe i przyjmowane leki.
Szczególnie istotne są:
- choroby serca i układu krążenia – nadciśnienie, choroba wieńcowa, stan po zawale, zaburzenia rytmu, wady zastawkowe; wpływają na ryzyko powikłań naczyniowych i sposób prowadzenia farmakoterapii,
- cukrzyca – zwłaszcza źle kontrolowana; podwyższa ryzyko infekcji, opóźnia gojenie i zwiększa ryzyko utraty implantu,
- osteoporoza – sama nie wyklucza implantów, ale ważne jest leczenie (bisfosfoniany, denosumab), o czym szerzej niżej,
- przebyte nowotwory i radioterapia – szczególnie w obrębie głowy i szyi, wpływają na ukrwienie kości i ryzyko martwicy,
- choroby autoimmunologiczne – reumatoidalne, zapalne choroby tkanki łącznej, choroby jelit, sarkoidoza itp., często wiążą się z leczeniem immunosupresyjnym i sterydami.
Nie można pominąć także leków:
- przeciwkrzepliwych (np. acenokumarol, NOAC, aspiryna) – wymagają ustaleń z kardiologiem co do ewentualnych modyfikacji przed zabiegiem,
- bisfosfonianów, denosumabu – mają wpływ na metabolizm kości, zwiększają ryzyko martwicy kości szczęk przy zabiegach chirurgicznych,
- sterydów (wziewnych i ogólnych) – osłabiają gojenie, wpływają na odpowiedź immunologiczną,
- leków immunosupresyjnych po przeszczepach narządów, przy chorobach autoimmunologicznych.
Podstawowe badania laboratoryjne i kiedy są potrzebne
Nie każdy przypadek wymaga szerokiego panelu badań krwi, ale przy leczeniu implantologicznym często zleca się co najmniej:
- morfologię krwi – ocena ogólna, ewentualna anemia, stany zapalne,
- glukozę na czczo (czasem HbA1c) – zwłaszcza przy podejrzeniu lub rozpoznanej cukrzycy,
- parametry krzepnięcia (INR, APTT) – u pacjentów z zaburzeniami krzepnięcia lub na lekach przeciwkrzepliwych,
- niekiedy stężenie witaminy D i wapnia – w przypadku zaburzeń gospodarki wapniowo-fosforanowej, osteoporozy.
Zakres badań dobiera lekarz w zależności od wieku, obciążeń, planowanego zakresu zabiegu i przewidywanego obciążenia organizmu.
Kiedy potrzebne są dodatkowe konsultacje specjalistyczne
Przy bardziej złożonych przypadkach implantolog współpracuje z innymi specjalistami.
- Diabetolog – gdy cukrzyca jest źle kontrolowana, występują powikłania naczyniowe lub konieczna jest modyfikacja leków przed zabiegiem.
- Kardiolog – przy istotnych chorobach serca, wszczepionych stentach, zastawkach, po zawale lub udarze. Ustala się m.in. ryzyko zabiegu, sposób postępowania z lekami przeciwpłytkowymi i przeciwkrzepliwymi.
- Reumatolog – przy chorobach autoimmunologicznych, zwłaszcza leczonych sterydami lub silnymi lekami modyfikującymi przebieg choroby.
- Onkolog lub radioterapeuta – po leczeniu onkologicznym, szczególnie po radioterapii w obrębie głowy i szyi.
Badania obrazowe i ocena kości – fundament planowania implantów
Zdjęcie pantomograficzne – punkt wyjścia
Najczęściej pierwszym badaniem jest pantomogram (RTG panoramiczne). Pokazuje ogólny stan zębów, kości szczęk, zatok szczękowych, stawów skroniowo-żuchwowych.
Na podstawie pantomogramu lekarz ocenia m.in.:
- liczbę i rozmieszczenie braków zębowych,
- obecność zębów zatrzymanych, korzeni pozostawionych po ekstrakcjach, zmian okołowierzchołkowych,
- ogólną wysokość kości w kluczowych rejonach,
- zmiany w zatokach szczękowych, torbiele, zmiany okołoszczepowe po wcześniejszych implantach.
Pantomogram nie wystarcza do precyzyjnego zaplanowania implantów, ale pozwala wychwycić przeciwwskazania i ustalić, gdzie potrzebna będzie dokładniejsza diagnostyka.
Tomografia CBCT – złoty standard planowania
Do szczegółowego planowania implantów używa się tomografii wiązki stożkowej (CBCT). Zapewnia trójwymiarowy obraz kości z dokładnością do dziesiątych części milimetra.
CBCT pozwala dokładnie zmierzyć:
- wysokość kości – od grzebienia wyrostka do kluczowych struktur (zatoki szczękowe, kanał nerwu zębodołowego dolnego),
- szerokość wyrostka – istotną przy doborze średnicy implantu,
- gęstość kości – pośrednio na podstawie struktury beleczkowej, co ma wpływ na wybór systemu i techniki.
Na CBCT lekarz widzi też przebieg nerwów, położenie zatok, ewentualne patologie (torbiele, zmiany zapalne, resorpcje). Pozwala to uniknąć uszkodzenia nerwu w żuchwie lub perforacji dna zatoki.
Planowanie komputerowe i szablony chirurgiczne
Na podstawie tomografii możliwe jest planowanie komputerowe położenia implantów. W specjalnym oprogramowaniu lekarz „wstawia” wirtualne implanty w obraz kości i dopasowuje ich pozycję do planowanej pracy protetycznej.
W bardziej złożonych przypadkach projektuje się szablon chirurgiczny, drukowany w technologii 3D. Szablon nakłada się na zęby lub wyrostek podczas zabiegu, prowadzi on wiertła w zaplanowanych kierunkach.
Taka procedura:
- zwiększa precyzję pozycjonowania implantów,
- zmniejsza ryzyko uszkodzenia struktur anatomicznych,
- często pozwala skrócić czas zabiegu i ograniczyć zakres nacięć.
Ocena jakości kości – nie tylko milimetry
Sama wysokość i szerokość kości to za mało. Liczy się także jakość podłoża: gęstość, ukrwienie, przebyte procesy zapalne.
W praktyce problemy pojawiają się zwłaszcza gdy:
- zabieg planuje się wiele lat po usunięciu zęba i doszło do rozległego zaniku wyrostka,
- kość jest bardzo gąbczasta (szczególnie w tylnych odcinkach szczęki),
- w okolicy były przewlekłe stany zapalne, przetoki, ropnie.
W takich sytuacjach często konieczna jest regeneracja kości, podniesienie dna zatoki lub zastosowanie krótszych lub specjalnie zaprojektowanych implantów.
Badania pomocnicze w szczególnych przypadkach
Przy rozległych planach lub wątpliwościach lekarz może zlecić dodatkowe badania.
- RTG zgryzowe – do oceny pojedynczych zębów sąsiednich i przyzębia w danym kwadrancie.
- RTG stawów skroniowo-żuchwowych – przy nasilonych dolegliwościach ze strony stawów.
- Fotografia wewnątrzustna i zewnątrzustna – pomocna przy planowaniu estetyki, linii uśmiechu, ekspozycji dziąseł.
Lokalna sytuacja w jamie ustnej – warunki, które trzeba uporządkować
Kontrola próchnicy i leczenie zachowawcze
Przed zabiegami implantologicznymi jamę ustną trzeba doprowadzić do możliwie stabilnego stanu. Podstawą jest leczenie próchnicy i wymiana nieszczelnych wypełnień.
Nieleczone ubytki i przeciekające plomby są źródłem bakterii, które mogą nasilać zapalenie dziąseł i zwiększać ryzyko zakażenia okolicy implantu.
Stan przyzębia i choroby dziąseł
Implant nie poradzi sobie w środowisku z aktywną chorobą przyzębia. Konieczna jest ocena głębokości kieszonek, krwawienia przy sondowaniu, ruchomości zębów.
Przy zapaleniu przyzębia konieczne bywa:
- profesjonalne usunięcie kamienia naddziąsłowego i poddziąsłowego,
- instruktaż higieny z doborem szczoteczki, nici, irygatora,
- skaling i piaskowanie w kilku sesjach,
- niekiedy leczenie periodontologiczne z zabiegami chirurgicznymi.
Implantację przeprowadza się dopiero po opanowaniu stanu zapalnego i stabilizacji przyzębia.
Ekstrakcje zębów bez rokowania
Przed planowaniem implantów potrzebna jest uczciwa ocena, które zęby da się uratować, a które będą tylko źródłem przewlekłego stanu zapalnego.
Do usunięcia kwalifikuje się zwykle zęby z:
- zaawansowaną chorobą przyzębia i dużą ruchomością,
- pęknięciem korzenia, niepoddające się leczeniu,
- rozległymi zmianami okołowierzchołkowymi mimo leczenia kanałowego.
Czasem plan obejmuje jednoczesne usunięcie kilku zębów, regenerację kości i późniejsze wprowadzenie implantów w ustabilizowanych warunkach.
Wyrównanie zgryzu i bruksizm
Nadmierne przeciążenia to częsta przyczyna problemów z implantami. Istotne są parafunkcje (np. bruksizm – zgrzytanie zębami) i nieprawidłowy zgryz.
Jeśli stwierdza się:
- silne starcie zębów,
- bóle mięśni żucia,
- trzaski w stawach,
- pękające wypełnienia,
często potrzebne jest:
- szyna relaksacyjna,
- drobne korekty zwarcia,
- czasem leczenie ortodontyczne przed implantacją, aby ustabilizować zgryz.
Higiena jamy ustnej i nawyki pacjenta
Implant wymaga podobnej, a często wręcz lepszej higieny niż ząb naturalny. W trakcie przygotowań ocenia się, jak pacjent radzi sobie z czyszczeniem zębów i przestrzeni.
Podstawowe elementy to:
- prawidłowa technika szczotkowania (ruchy wymiatające przy dziąsłach),
- czyszczenie przestrzeni międzyzębowych (nici, szczoteczki międzyzębowe),
- ewentualne używanie irygatora,
- ograniczenie spożycia cukrów prostych i przekąsek klejących.
Bez poprawy higieny wszczepienie implantów bywa odsuwane w czasie – lepiej poświęcić kilka tygodni na naukę i utrwalenie nowych nawyków.
Odstępy czasowe po ekstrakcjach i zabiegach
Po usunięciu zęba kość przechodzi fazę gojenia i przebudowy. Kluczowe jest zaplanowanie czasu implantacji:
- implantacja natychmiastowa – w tym samym zabiegu co ekstrakcja, gdy nie ma ostrego stanu zapalnego, a kość jest stabilna,
- implantacja wczesna – po 6–12 tygodniach, gdy wygoi się tkanka miękka, ale zanik kości jest jeszcze ograniczony,
- implantacja odroczona – po pełnej przebudowie (zwykle 4–6 miesięcy), zwłaszcza po rozległych zapaleniach i torbielach.
Decyzję podejmuje lekarz na podstawie obrazu klinicznego i radiologicznego. U jednego pacjenta można zastosować różne schematy w różnych miejscach łuku.
Przeciwwskazania do implantów – bezwzględne, względne i sytuacje graniczne
Przeciwwskazania bezwzględne – kiedy implantów się nie zakłada
Istnieją sytuacje, w których wszczepienie implantu jest zbyt ryzykowne i nie powinno być wykonywane.
- Ciężkie, niekontrolowane choroby ogólne – np. niewyrównana cukrzyca z powikłaniami naczyniowymi, zaawansowana niewydolność serca lub nerek, aktywne choroby nowotworowe bez zgody onkologa.
- Ostre stany zapalne w obrębie jamy ustnej – ropowice, ropnie, ostre zapalenia kości.
- Ekstremalnie zły stan higieny jamy ustnej, brak współpracy i motywacji mimo wielokrotnych prób instruktażu.
- Ciężkie zaburzenia psychiczne uniemożliwiające współpracę, utrzymanie higieny, zgłaszanie się na kontrole.
- Brak dostatecznej ilości kości, gdy nie ma realnych możliwości jej odbudowy (np. po rozległych resekcjach onkologicznych, przy współistniejącej radioterapii wysokimi dawkami).
Przeciwwskazania względne – kiedy trzeba się dobrze przygotować
Do grupy przeciwwskazań względnych zalicza się stany, które zwiększają ryzyko powikłań, ale po odpowiednim przygotowaniu i konsultacjach implantacja może być możliwa.
- Cukrzyca typu 1 i 2 – przy dobrym wyrównaniu (HbA1c w docelowym zakresie) i współpracy z diabetologiem.
- Osteoporoza leczona lekami wpływającymi na kość (bisfosfoniany, denosumab) – ocena ryzyka martwicy kości, długości i drogi podania leków.
- Leczenie immunosupresyjne i sterydoterapia – zwiększone ryzyko infekcji, konieczność ścisłego planowania zabiegów.
- Palenie tytoniu – szczególnie powyżej kilkunastu papierosów dziennie; pogarsza gojenie i długoterminowe rokowanie implantów.
- Przebyta radioterapia w obrębie głowy i szyi – zależnie od dawki, obszaru i czasu, jaki upłynął od zakończenia leczenia.
W tych przypadkach decyzja wymaga indywidualnej analizy, a pacjent musi mieć świadomość podwyższonego ryzyka utraty implantu.
Palenie, alkohol i inne nałogi
Palenie papierosów obniża ukrwienie tkanek, spowalnia gojenie i zwiększa ryzyko perimplantitis. W praktyce im więcej papierosów, tym gorsze rokowanie.
Rozsądne minimum to:
- rzucenie lub maksymalne ograniczenie palenia na kilka tygodni przed zabiegiem i w okresie gojenia,
- unikanie silnego alkoholu w okresie pozabiegowym,
- kontrola innych nałogów (np. używek doustnych, które drażnią błonę śluzową).
Przykładowo, u pacjenta palącego paczkę dziennie można rozważyć implantację, ale po rzetelnej rozmowie, podpisaniu świadomej zgody z opisem ryzyka i pod warunkiem współpracy w zakresie ograniczenia nałogu.
Leki wpływające na kość i krzepnięcie krwi
Szczególną grupę stanowią pacjenci przyjmujący bisfosfoniany, denosumab lub inne leki przeciwresorpcyjne. Zwiększają one ryzyko martwicy kości, zwłaszcza przy podawaniu dożylnym i długim czasie terapii.
W praktyce implantacja u takich pacjentów wymaga:
- dokładnej analizy historii leczenia,
- konsultacji z prowadzącym specjalistą (reumatolog, onkolog),
- ostrożnej, minimalnie inwazyjnej techniki zabiegowej.
Leki przeciwkrzepliwe (np. NOAC, acenokumarol, podwójna terapia przeciwpłytkowa) nie wykluczają implantów, ale wymagają indywidualnego planu modyfikacji lub kontynuacji terapii, aby ograniczyć ryzyko krwawienia bez narażania pacjenta na zator lub zawał.
Radioterapia w obrębie głowy i szyi
Radioterapia w okolicy szczęk zmniejsza ukrwienie kości i może prowadzić do osteoradionekrozy. Ryzyko zależy od łącznej dawki, obszaru napromieniania oraz czasu, jaki upłynął od zakończenia leczenia.
Przy planowaniu implantów po radioterapii uwzględnia się:
- czy obszar planowanej implantacji leżał w polu napromieniania,
- jak dawno zakończono radioterapię (często zaleca się kilkuletnią przerwę),
- opinię radioterapeuty/onkologa.
Wiek pacjenta a planowanie implantów
Wiek metrykalny ma mniejsze znaczenie niż stan zdrowia ogólnego i warunki w jamie ustnej.
U osób młodych kluczowe jest zakończenie wzrostu kości szczęk. Zwykle nie wszczepia się implantów:
- przed zakończeniem dojrzewania kostnego (najczęściej poniżej 18.–20. roku życia),
- przy aktywnych wadach zgryzu wymagających jeszcze leczenia ortodontycznego.
U pacjentów po 60.–70. roku życia częściej występują choroby przewlekłe i zanik kości. Nie wyklucza to implantów, ale wymaga dokładniejszej diagnostyki i ścisłej współpracy z lekarzami innych specjalności.
Ciąża i planowanie implantów
Implantacji zasadniczo nie wykonuje się u kobiet w ciąży, chyba że chodzi o nagłe leczenie ratujące zdrowie (co w implantologii praktycznie się nie zdarza).
Ograniczenia dotyczą:
- badań obrazowych z promieniowaniem jonizującym,
- stosowania niektórych leków znieczulających i przeciwbólowych,
- dodatkowego stresu i obciążenia organizmu zabiegiem.
Jeśli pacjentka planuje ciąże, sensowne bywa zaplanowanie implantacji albo przed, albo już po zakończeniu ciąży i okresu karmienia, aby nie przerywać procesu leczenia i kontroli.
Choroby autoimmunologiczne i ryzyko zabiegowe
Przy schorzeniach autoimmunologicznych (np. RZS, toczeń, choroba Hashimoto) ryzyko powikłań bywa umiarkowanie podwyższone.
Pod uwagę bierze się:
- aktywność choroby (czy jest w fazie remisji, czy zaostrzenia),
- rodzaj stosowanej terapii (szczególnie leki biologiczne i silna immunosupresja),
- gojenie się ran po wcześniejszych zabiegach chirurgicznych.
Przykładowo, u pacjenta z dobrze kontrolowanym RZS, stabilną farmakoterapią i prawidłowym gojeniem po drobnych zabiegach stomatologicznych implantacja bywa możliwa, ale z krótszymi interwałami kontrolnymi i ostrożniejszym protokołem obciążenia.
Etapy planowania leczenia implantologicznego
Analiza potrzeb i oczekiwań pacjenta
Punkt wyjścia to rozmowa o tym, czego pacjent oczekuje: estetyki, komfortu żucia, stabilności protezy, ograniczenia liczby zabiegów.
W praktyce ustala się:
- czy celem jest uzupełnienie pojedynczego zęba, kilku zębów czy całego łuku,
- preferencje co do rodzaju pracy protetycznej (korony, mosty, proteza na zatrzaskach, most na stałe),
- akceptowalny czas leczenia i liczba wizyt,
- realne możliwości finansowe.
Na tym etapie dobrze jest szczerze omówić kompromisy – np. mniejszą liczbę implantów pod protezę overdenture zamiast rozbudowanego, stałego mostu.
Ustalenie planu czasowego
Implantologia rzadko kończy się na jednej wizycie. Tworzony jest orientacyjny harmonogram.
Zwykle uwzględnia on:
- etap przygotowawczy (sanacja jamy ustnej, ekstrakcje, leczenie zachowawcze i periodontologiczne),
- czas gojenia po ekstrakcjach lub zabiegach regeneracyjnych,
- właściwy zabieg implantacji (czasem w kilku okolicach jednocześnie),
- okres osteointegracji – od kilku tygodni do kilku miesięcy,
- etap protetyczny (wyciski/skanowanie, przymiarki, oddanie pracy).
U niektórych pacjentów plan rozpisuje się na rok lub dłużej, zwłaszcza przy rozległych brakach i konieczności odbudowy kości.
Wybór liczby implantów i rodzaju odbudowy
Na podstawie badań obrazowych, warunków zgryzowych i oczekiwań pacjenta ustala się, ile implantów jest potrzebnych i jak zostaną obciążone.
Najczęstsze schematy:
- pojedynczy implant z koroną – przy braku jednego zęba,
- most na 2–3 implantach – przy braku kilku sąsiadujących zębów,
- proteza overdenture na 2–4 implantach w żuchwie lub 4–6 w szczęce,
- stały most całkowity (np. koncepcje typu „pełny łuk”) oparty na 4–6 implantach.
Przeciążanie pojedynczych implantów przy dużych brakach zwiększa ryzyko mechanicznych i biologicznych powikłań, dlatego liczba filarów powinna być dostosowana do jakości kości, długości łuku i sił zgryzowych.
Dobór systemu implantologicznego i komponentów
Na rynku działa wielu producentów implantów, różniących się geometrią, powierzchnią, systemem łączników.
Przy wyborze lekarz bierze pod uwagę:
- dostępność komponentów protetycznych w długim okresie,
- sprawdzone wyniki kliniczne i badania naukowe,
- możliwość indywidualizacji (łączniki indywidualne CAD/CAM, rozwiązania dla małej ilości kości),
- własne doświadczenie z danym systemem.
Pacjent może zapytać, jak długo dany system jest na rynku, czy ma dokumentowane wyniki kilku- lub kilkunastoletnie. To pomaga uniknąć niszowych rozwiązań, dla których później trudno o części zamienne.
Planowanie cyfrowe i szablony chirurgiczne
Coraz częściej implanty planuje się w oparciu o tomografię komputerową i modele cyfrowe.
Planowanie cyfrowe obejmuje:
- import skanu CBCT i wycisków cyfrowych lub modeli,
- wirtualne ustawienie zębów docelowych (projekt uśmiechu, set-up),
- dobór pozycji, długości i średnicy implantów względem kości i planowanej protetyki,
- opracowanie szablonu chirurgicznego prowadzącego wiertła.
Szablon chirurgiczny pozwala umieścić implanty precyzyjnie w zaplanowanym miejscu, minimalizując ryzyko uszkodzenia struktur anatomicznych i poprawiając warunki dla przyszłej odbudowy estetycznej.
Omówienie alternatyw i planu B
Rzetelne planowanie uwzględnia również to, co zrobimy, jeśli warunki w kości okażą się gorsze niż na obrazach.
Najczęstsze scenariusze zapasowe to:
- rezygnacja z natychmiastowego obciążenia i przejście na gojenie odroczone,
- konwersja z planu mostu stałego na protezę overdenture przy mniejszej liczbie możliwych implantów,
- odroczenie implantacji i wcześniejsza regeneracja kości.
Pacjent powinien znać te możliwości przed zabiegiem, aby uniknąć zaskoczenia, jeśli po operacji plan nieco się zmieni.
Przygotowanie do zabiegu implantacji – praktyczne kroki
Instrukcje przedzabiegowe
Na kilka dni przed zabiegiem pacjent dostaje konkretne zalecenia.
Najczęściej dotyczą one:
- modyfikacji przyjmowanych leków (w porozumieniu z lekarzami prowadzącymi),
- ograniczenia palenia i alkoholu,
- stosowania zaleconych płukanek antyseptycznych (np. chlorheksydyna) od 1–2 dni przed zabiegiem,
- zjedzenia lekkiego posiłku przed wizytą (jeśli nie ma przeciwwskazań).
Warto zorganizować powrót z gabinetu – po większych zabiegach lepiej nie prowadzić samochodu bezpośrednio po wyjściu.
Postępowanie z lekami przewlekłymi
Leki stosowane na stałe zazwyczaj się kontynuuje, ale z pewnymi wyjątkami przy terapii przeciwkrzepliwej czy hipoglikemizującej.
Standardowo:
- nie odstawia się nagle leków na nadciśnienie, serce, tarczycę,
- leki przeciwkrzepliwe modyfikuje się wyłącznie w porozumieniu z kardiologiem/angiologiem,
- u diabetyków planuje się zabieg o poranku, po śniadaniu i dawce leków, z kontrolą poziomu glukozy.
Samodzielne odstawienie leków „żeby mniej krwawiło” jest błędem i może być groźne.
Higiena w dniu zabiegu
W dniu wszczepienia implantów jama ustna powinna być możliwie najczystsza.
Zaleca się:
- dokładne wyszczotkowanie zębów przed wyjściem do gabinetu,
- użycie nici lub szczoteczek międzyzębowych w miarę możliwości,
- płukanie zaleconym preparatem antyseptycznym tuż przed zabiegiem (czasem już w gabinecie).
Makijaż, intensywne perfumy czy biżuteria w okolicy twarzy są zbędne – czasami utrudniają utrzymanie jałowego pola zabiegowego.
Przebieg samego zabiegu – czego się spodziewać
Typowa implantacja odbywa się w znieczuleniu miejscowym, podobnym do tego przy leczeniu kanałowym czy ekstrakcji zęba.
Kolejne etapy to zwykle:
- znieczulenie i przygotowanie pola operacyjnego,
- nacięcie i odwarstwienie płata śluzówkowo-okostnowego (lub technika bezpłatowa przy odpowiednich warunkach i szablonie),
- stopniowe nawiercanie łoża implantu w sekwencji wierteł,
- wprowadzenie implantu z kontrolą stabilności pierwotnej,
- założenie śruby gojącej lub zamknięcie implantu śrubą tytanową poddziąsłowo,
- zszycie rany i instruktaż pozabiegowy.
Przy planach natychmiastowego obciążenia czasem tego samego dnia lub w ciągu 24–72 godzin mocuje się most tymczasowy, oczywiście po spełnieniu kryteriów stabilności implantów.
Gojenie i kontrola po implantacji
Po zabiegu pacjent otrzymuje dokładne zalecenia na piśmie.
Zawierają one m.in.:
- schemat przyjmowania leków przeciwbólowych i ewentualnie antybiotyku,
- zasady chłodzenia okolicy (zimne okłady przez pierwsze godziny),
- ograniczenia dietetyczne – posiłki miękkie, niezbyt gorące, żucie po stronie przeciwnej,
- zakaz płukania ust w pierwszych godzinach, potem delikatne płukanie zaleconym preparatem,
- termin kolejnej wizyty kontrolnej i zdjęcia szwów (najczęściej po 7–10 dniach).
Obrzęk, niewielkie zasinienie i dyskomfort przez 1–3 dni są typowe. Silny ból, nasilające się krwawienie czy gorączka wymagają pilnego kontaktu z gabinetem.
Okres osteointegracji i tymczasowe uzupełnienia
W czasie zrastania się implantu z kością (osteointegracja) kluczowe jest nieprzeciążanie wszczepu.
Jeżeli konieczne jest tymczasowe uzupełnienie estetyczne, lekarz może zaproponować:
- tymczasowy most klejony do zębów sąsiednich,
- małą protezkę akrylową (tzw. „pajączek”),
- koronę tymczasową na implancie o kontrolowanym, ograniczonym kontakcie zgryzowym.
Czas osteointegracji w żuchwie bywa krótszy niż w szczęce. Typowo waha się od 6–8 tygodni do kilku miesięcy, w zależności od jakości kości i rozległości zabiegu.
Etap protetyczny – od wycisków do gotowej pracy
Pobranie wycisków lub skan wewnątrzustny
Po okresie gojenia i pozytywnej ocenie stabilności implantów rozpoczyna się część protetyczna.
Do odwzorowania położenia implantów wykorzystuje się:
- klasyczne wyciski z łyżką indywidualną i transferami wyciskowymi,
- skanowanie wewnątrzustne skanerem optycznym (coraz częściej stosowane).
Wybór metody zależy od liczby implantów, lokalizacji, szerokości rozwarcia i możliwości współpracy z pacjentem.
Przymiarki i korekty
Przy bardziej złożonych pracach (mosty, pełne łuki) etap protetyczny dzieli się na kilka wizyt.
Może to obejmować:
- przymiarkę szkieletu (metalowego lub tytanowego) pod most,
- próbę ustawienia zębów w wosku – ocenę estetyki, fonetyki, wsparcia warg,
- kontrolę zwarcia i kontaktów zębów przeciwstawnych.
Na tym etapie łatwiej o korekty niż po ostatecznym zacementowaniu lub przykręceniu pracy. Warto więc zgłosić nawet drobne zastrzeżenia co do kształtu czy długości zębów.
Mocowanie ostatecznej odbudowy
Ostateczna praca na implantach może być przykręcana lub cementowana.
Korony/mosty przykręcane:
- ułatwiają późniejszy demontaż przy ewentualnych naprawach lub korektach,
- wymagają odpowiedniego ustawienia kanału śruby, aby nie przebiegał w bardzo widocznym miejscu.
Prace cementowane:
- często dają większą swobodę w kształtowaniu estetyki w odcinku przednim,
- wymagają bardzo starannego usunięcia nadmiaru cementu, aby nie prowokować stanu zapalnego przy implancie.
Co warto zapamiętać
- Implant to sztuczny korzeń zęba (śruba tytanowa lub cyrkonowa), na którym dopiero osadza się łącznik i koronę; sam implant jest niewidoczny w jamie ustnej.
- W porównaniu z mostem i protezą ruchomą implant najlepiej naśladuje naturalny ząb: przenosi siły żucia na kość, ogranicza jej zanik i zapewnia najwyższy komfort, kosztem wyższej ceny i zabiegu chirurgicznego.
- Implanty są szczególnie korzystne przy pojedynczych brakach, kilku sąsiednich brakach oraz przy rozległych brakach lub bezzębiu, kiedy mogą stabilizować mosty i protezy overdenture.
- Nie każdy moment w życiu jest dobry na implanty – przeciwwskazaniem względnym są m.in. trwający wzrost u nastolatków, brak realnych szans na utrzymanie higieny czy niekontrolowane parafunkcje i bardzo zły zgryz.
- Przed implantacją często trzeba najpierw wyleczyć przyzębie, ustabilizować choroby ogólne lub przeprowadzić inne leczenie (np. ortodontyczne), a samą implantację odłożyć w czasie.
- Wybór gabinetu powinien opierać się na doświadczeniu implantologa, dostępie do diagnostyki (CBCT), współpracy specjalistów różnych dziedzin i jasnej komunikacji kosztów w formie pisemnego kosztorysu.
- Na pierwszą konsultację trzeba przygotować listę leków, rozpoznane choroby, wyniki badań, informacje o alergiach oraz historię wcześniejszych zabiegów stomatologicznych, co zwiększa bezpieczeństwo planowanego leczenia.